Ao longo do dia surgiram-lhe uma serie de flashes, imagens e vozes. Pessoas que não conhecia seguraram-na pelo braço e usaram da força para a levar.
Sem perceber deixou-se ir…
Quando se sentou na cadeira e olhou em frente viu um jovem do outro lado da secretária.
“Olá sou o Enf. Pedro, que aconteceu?”
Aquele olhar transmitiu-lhe segurança e o seu discurso surgiu expontâneo:
“Tenho um problema na garganta, uma âmpola de 10 mil kilómetros, tenho puplexis durante a noite, a madrugada… eles querem-me fazer mal, queriam-me matar, que eu não… desde que arranjei hemorragia interna e fiquei meses na cama, invasão interna por espermas, não tenho urina própria. Eu não tenho este nome, não sou desta família, eu tenho um nome arcaico, o meu é de parentesco comum, sou Lenina, sou frívola, não tenho capacidade para dar amor, tenho sentimentos mas não tenho sentimentos comuns. Sou rucra, bulcra, burca. Tenho tendencias de homem burca, de Esparta. Sou do Nepal, na transição para a comarca de Coreia do Sul…” Respirou fundo e continuou “…eu não tenho maldade mas tornei-me malévola, malévola demais para me dar com homem bom… não tenho ar amigo, gosto de pessoas puras de coração… ele aparece com homem de raça preta, que fica a corroer o olho. Eu tinha amigos mas eles não respeitam a virgindade de uma mulher, o meu desejo não é de um homem comum, puro… “.
Ontem comemorou-se o Dia Mundial da Saúde Mental…
Estudos recentes mostram que a doença mental tornou-se uma das principais causas de incapacidade para atividade produtiva, morbilidade e morte prematura.
… desta forma, seria importante refletir sobre a realidade do país nesta área e o debate seria imenso, mas acabo por deixar apenas três pontos de reflexão.
O Serviço de Urgência como porta de entrada do cidadão com doença mental
É muitas vezes esta a entrada no sistema do cidadão com doença mental.
A maioria das vezes este cidadão é trazido ao SU sem saber o porquê. A própria família não sabe/não quer ver a doença mental e recorre com queixas de outro cariz e só aí é identificada.
Neste serviço, cidadão e família encontram duas condições, ou falta delas.
Falta de condições físicas e estruturais para os acolher e profissionais pouco ou nada capacitados para lhe dar o apoio/atenção de que necessita.
É muitas vezes colocado perante o juízo social.
Fica muitas vezes num corredor cheio de estímulos quando alucina.
É ouvido num cubículo claustrofóbico 4×4.
A família essa, cansada de uma vida de acompanhamento pesado e muitas vezes violento, acaba por ver no SU um escape para o seu descanso e liberta-se das amarras que a prende ao doente mental.
Os profissionais (em muitos SU’s sem psiquiatras e muito menos enfermeiros especialistas em saúde mental) recorrem ao seu juízo e senso clínico na abordagem a estes cidadãos. Sem uma abordagem sistematizada e personalizada, dirigida ao problema.
O doente mental continua a ser um parente pobre nos SU’s…
Institucionalização vs Intervenção Comunitária
O paradigma da institucionalização na saúde mental começa agora a ser abordado/alterado.
O doente mental começa agora a ser de novo visto como cidadão que não pode ser isolado da sociedade e metido num quarto de enfermaria, isolado da sociedade e do mundo para o qual nasceu e terá de se integrar.
Mas esta mudança de paradigma esbate com o paradoxo da falta de profissionais que o ponham em prática.
Não há os psiquiatras necessários!
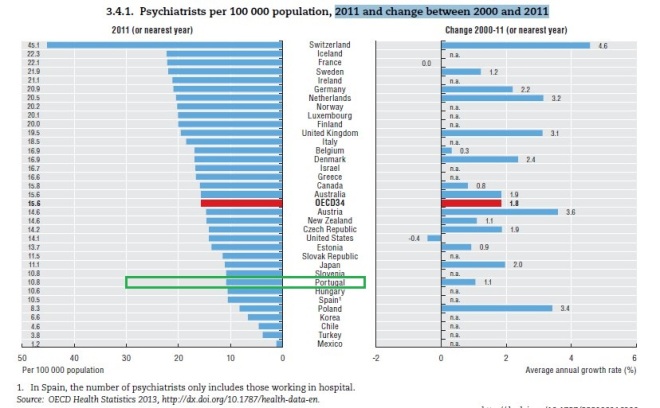
No gráfico anterior vemos que temos em Portugal 10.8 psiquiatras por cada 100.000 portugueses, bem abaixo dos 15.6 da média da OCDE.
Não há os enfermeiros especialistas em saúde mental!
No gráfico seguinte vemos que temos apenas 12 enfermeiros especialistas para cada 100.000 portugueses, muito abaixo dos 50 da média da OCDE. Gritante e absurda esta diferença e com a agravante de sabermos que muitos destes não estão na prática clínica especializada.
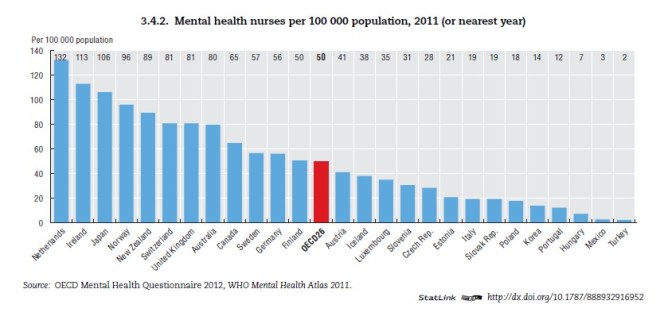
São necessários mais profissionais especializados que consigam, fora de instituição, fazer uma intervenção para identificar os cidadãos com estes problemas.
São necessários profissionais especializados que consigam ultrapassar a barreira das paredes da instituição e fazer uma verdadeira intervenção comunitária auxiliando a inclusão/reinclusão social destes cidadãos.
É necessário o apoio às UCC (unidades de cuidados na comunidade) para que possam ter os tais profissionais especializados para esta intervenção. Qual a unidade funcional melhor preparada para isto?
Abuso de antipsicóticos e antidepressivos
Como se vê nos seguintes gráficos o consumo de antipsicóticos e antidepressivos nos últimos anos em Portugal tem aumentado exponencialmente.
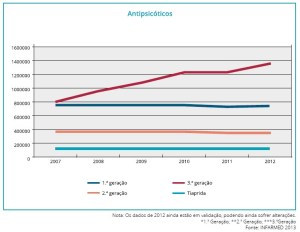
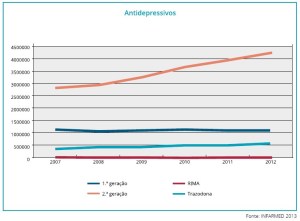
Isto deve-se não só ao aumento da doença mental, por via do maior (não necessariamente melhor) diagnóstico, mas também da liberalização da prescrição de antipsicóticos e antidepressivos pelo médico de família.
Na imagem seguinte vemos que o consumo de antidepressivos em Portugal é mais do dobro da média da OCDE.
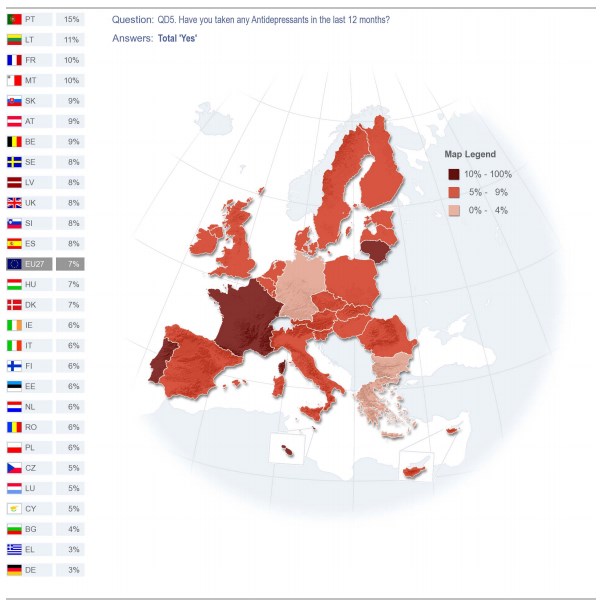
Face ao estigma social da doença mental o cidadão nega muitas vezes estes problemas e quando procura um profissional de saúde é na maioria dos casos o médico de família ao invés do especialista, neste caso, o psiquiatra.
O médico de família que tem muitas vezes uma incapacidade de acompanhamento, identificação e referenciação da doença mental, vê no antipsicótico e antidepressivo o escape à resolução da situação clínica do cidadão que o procura.
Com este consumo massivo é muitas vezes descurado o acompanhamento e a referenciação.
Se sei que as reflexões que trago não são novas é importante mante-las vivas e pensar sobre elas.
O combate ao estigma social em relação à doença mental, implica mudanças estruturais e de mentalidade e todos nós teremos um papel ativo na transformação deste paradigma.